Đau dạ dày
Viêm Dạ Dày Mạn Tính – Cách Điều Trị Hiệu Quả Tại Nhà
Viêm dạ dày mạn tính căn bệnh kéo dài gây khổ sở cho nhiều người nhưng ít ai biết cũng có nhiều cách để thoát khỏi bệnh nếu hiểu được nguyên nhân và kiên trì điều trị đúng nguyên nhân gây ra bệnh.
Mục Lục
Nguyên nhân gây ra viêm dạ dày mạn tính
Viêm dạ dày mạn tính là tình trạng tổn thương niêm mạc dạ dày do nhiều nguyên nhân khác nhau và được chia thành 3 nhóm nguyên nhân:
+ Nhóm A (Autoimmune): Do tự miễn
+ Nhóm B (Bacteria): Do vi khuẩn. Nguyên nhân gây viêm dạ dày do vi khuẩn Helicobacter pylori (HP) chiếm đến 70-80%
+ Nhóm C (Chemical): Do các thuốc và hóa chất.
Viêm dạ dày mạn tính cần đặc biệt hiểu và lưu ý về vi khuẩn hp
Vi Khuẩn HP là một trực khuẩn Gram âm, hình cong hoặc hình chữ S, đường kính từ 0,3- 1μm, dài 1,5-5 μm với 4-6 lông mảnh ở mỗi đầu, chính nhờ các lông này cùng với hình thể của mình mà HP có thể chuyển động trong môi trường nhớt (Nhày) dạ dày.
Vi Khuẩn HP thường cư trú ở trong lớp nhày tập trung chủ yếu ở hang vị sau đó là thân vị và có thể thấy HP ở những vùng có dị sản dạ dày ở tá tràng. Không thấy HP trên bề mặt niêm mạc ruột và vùng dị sản ruột ở dạ dày. HP gắn chọn lọc vào một vị trí đặc hiệu của chất nhày và một vị trí glycerolipidic của màng. Nó sản sinh ra một lượng lớn urease, lớn hơn nhiều so với bất kỳ một loại vi khuẩn nào khác, vì thế ở dạ dày sự hiện diện của urease gần như đồng nghĩa với sự có mặt của vi khuẩn HP.
Vi Khuẩn HP tăng trưởng ở nhiệt độ 30-40 độ, chịu được môi trường pH từ 5- 8,5 và sống ở phần sâu của lớp nhầy bao phủ niêm mạc dạ dày, giữa lớp nhày với bề mặt của lớp tế bào biểu mô và ở các vùng nối giữa các tế bào này.
Nhiễm HP là một trong những nhiễm khuẩn mạn tính thường gặp nhất ở người. Tần suất nhiễm HP thay đổi tùy theo tuổi, tình trạng kinh tế và chủng tộc. Ước tính có khoảng hơn nửa dân số trên thế giới đã bị nhiễm HP , chủ yếu ở các nước đang phát triển với tần suất nhiễm rất cao từ 50-90% ở lứa tuổi >20 và hầu hết trẻ em bị nhiễm ở độ tuổi từ 2-8.
Việt Nam cũng thuộc vùng có tỷ lệ nhiễm HP cao, vào khoảng> 70% ở người lớn. Ở các nước phát triển tuổi bị nhiễm thường >50 tuổi, chiếm 50% dân số. Tỷ lệ nhiễm HP trong viêm dạ dày mạn ở miền Bắc Việt Nam từ 53-72,8%; ở thành phố Hồ Chí Minh 64,7%.
Vi Khuẩn HP có thể được lây truyền qua nhiều đường như:
+ Miệng-miệng
+ Phân-miệng
+ Dạ dày-miệng
+ Dạ dày- dạ dày
Ở những nơi có điều kiện vệ sinh kém, nước và thức ăn bị nhiễm là nguồn lây lan quan trọng ban đầu.
Cơ chế gây bệnh của Vi Khuẩn HP
Nhờ hoạt động của các tiêm mao và cấu trúc hình xoắn, vi khuẩn HP dễ dàng di chuyển qua lớp niêm dịch vào lớp dưới niêm mạc dạ dày để tồn tại trong môi trường axit của dịch vị. Sau khi vận động vào trong lớp nhày dạ dày, Vi Khuẩn HP bám dính vào biểu mô tiết ra nhiều men urease, phân hủy urea thành ammoniac trong dạ dày, gây kiềm hóa môi trường xung quanh, giúp HP tránh được sự tấn công của acid-pesin trong dịch vị.
Amoniac cùng các độc chất tế bào (cytotoxin) phân hủy các thành phần của chất nhầy dạ dày. Mặt khác, sau khi bám vào màng tế bào thông qua các thụ thể, Vi khuẩn HP sẽ tiết ra các nội độc tố (endocytotoxin), gây tổn thương trực tiếp các tế bào biểu mô dạ dày, gây thoái hóa, hoại tử, long tróc tế bào, tạo điều kiện để axit – pepsin thấm vào tiêu hủy, gây trợt rồi loét.
Do Vi Khuẩn HP gây tổn thương niêm mạc dạ dày sẽ làm giảm tiết somatostatin. Chất này được sản xuất từ tế bào D có mặt ở nhiều nơi trong niêm mạc ống tiêu hóa trong đó có dạ dày. Lượng somatostatin giảm sẽ gây tăng gastrin máu từ tế bào G sản xuất ra, mà chủ yếu tăng gastrin-17 (từ hang vị), còn gastrin – 34 (từ tá tràng) tăng không đáng kể. Hậu quả trên làm tăng tế bào thành ở thân vị, tăng tiết axit.
HCL và kèm theo tăng hoạt hóa pepsinogen thành pepsin. Đây là 2 yếu tố tấn công chính trong cơ chế bệnh sinh của loét dạ dày tá tràng. Vi Khuẩn HP sản xuất ra nhiều yếu tố có tác dụng hoạt hóa bạch cầu đa nhân trung tính, bạch cầu đơn nhân, đại thực bào, giải phóng các yếu tố trung gian hóa học trong viêm (các Interleukin, các gốc oxy tự do), giải phóng ra yếu tố hoạt hóa tiểu cầu- một chất trung gian quan trọng trong viêm, làm cho biểu mô phù nề hoại tử, long tróc, bị axit- pepsin ăn mòn dẫn đến trợt rồi loét.
Cơ thể bị nhiễm khuẩn HP, sản xuất ra kháng thể chống lại vi khuẩn HP. Các kháng thể này lại gây phản ứng chéo với các thành phần tương tự trên các tế bào biểu mô dạ dày của cơ thể, gây tổn thương niêm mạc dạ dày.
Như vậy tổn thương niêm mạc dạ dày do HP gây viêm loét dạ dày qua 3 cơ chế khác nhau:
+ Sự thay đổi sinh lí dạ dày
+ Nhiễm độc trực tiếp từ các sản phẩm của vi khuẩn
+ Các phản ứng viêm với sự giải phóng nhiều sản phẩm phản ứng độc tố khác nhau.
Nếu nhiễm trùng không được điều trị thì sau 10 – 20 năm sẽ teo niêm mạc dạ dày, làm tăng pH dạ dày lên 6-8. Các tuyến bị mất, viêm teo niêm mạc dạ dày và dị sản ruột, điều này có thể khởi đầu cho giai đoạn ác tính.
Làm thế nào để phát hiện vi khuẩn hp
+ Xét nghiệm urease: Nhằm phát hiện men urease của vi khuẩn HP.
Xét nghiệm dương tính khi có sự hiện diện men urease làm giải phóng NH3, làm tăng pH và biểu hiện bằng việc đổi màu chỉ thị từ vàng sang đỏ tía. Đây là một xét nghiệm nhanh chóng, đơn giản, rẻ tiền và hữu hiệu để chẩn đoán HP. Độ nhạy và độ đặc hiệu > 95%.
+ Xét nghiệm hơi thở C13 hoặc C14 Nhằm chẩn đoán có độ nhạy và độ đặc hiệu cao (> 90%) mà còn là phương pháp đơn giản, dễ chấp nhận hơn các thử nghiệm phụ thuộc vào nội soi. Đây là xét nghiệm thường được sử dụng để đánh giá sau điều trị và cho trẻ em. Tuy nhiên, vì giá khá cao nên còn ít được sử dụng tại Việt Nam.
+ Xét nghiệm tìm kháng thể kháng HP trong huyết thanh (Xét nghiệm máu)
Đây là thử nghiệm bằng phương pháp ELISA, là thử nghiệm được sử dụng để phát hiện kháng thể IgG kháng H. P. Xét nghiệm có độ nhạy trên 90%. Nhưng xét nghiệm huyết thanh ít được sử dụng để chẩn đoán và theo dõi sau khi điều trị tiệt trừ HP vì kháng thể vẫn tồn tại từ 6 tháng đến 1 năm kể từ khi bị nhiễm HP và sau khi tiêu diệt.
+ Xét nghiệm tìm kháng thể HP trong nước tiểu
Đây là phương pháp không xâm lấn nhằm phát hiện kháng thể kháng vi khuẩn HP trong nước tiểu trong vòng 10 đến 20 phút cho nên phương pháp này thường được sử dụng trong tầm soát nhiễm H. P, độ nhạy đạt 80% và độ đặc hiệu 90%, không có giá trị cho chẩn đoán, theo dõi sau điều trị diệt trừ HP.
+ Xét nghiệm kháng nguyên trong phân
Đây là một thử nghiệm ELISA nhằm phát hiện kháng nguyên của HP trong phân. Độ nhạy 95% và độ đặc hiệu 94% kể cả sau khi đã tiệt trừ HP.
Chuẩn đoán viêm dạ dày mạn tính nhiễm vi khuẩn hp
Triệu chứng lâm sàng của viêm dạ dày mạn tính thường khó, có thể là không có triệu chứng hoặc có nhưng không đặc hiệu.Triệu chứng hay gặp nhất
+ Đau âm ỉ vùng thượng vị không có tính chất chu kỳ và không đặc hiệu. Ngoài đau âm ỉ thượng vị người bệnh còn có một số triệu chứng khác
+ Đầy bụng
+ Chậm tiêu
+ Ợ hơi
+ Ợ chua
+ Tăng tiết nước bọt, buồn nôn, nôn khan, ăn kém, mệt mỏi, đại tiện có thể nát, lỏng hoặc táo bón…Trên thực tế khám lâm sàng ít có giá trị chẩn đoán viêm dạ dày mạn tính.
Chẩn đoán viêm dạ dày mạn tính chủ yếu dựa vào nội soi và mô bệnh học. Trong đó mô bệnh học là tiêu chuẩn vàng để chẩn đoán xác định viêm dạ dày mạn tính
Dựa theo hình ảnh nội soi thường phân biệt 7 loại viêm dạ dày:
+ Viêm dạ dày xung huyết: niêm mạc dạ dày mất tính nhẵn bóng, hơi lần sần, có từng mảng xung huyết, dễ chảy máu khi chạm đèn.
+ Viêm dạ dày trợt phẳng: Trên niêm mạc dạ dày có nhiều trợt nông trên có giả mạc bám, hoặc có các trợt nông chạy dài trên các nếp niêm mạc.
+ Viêm dạ dày trợt lồi: khi có các nếp nổi gồ trên bề mặt niêm mạc dạ dày, ở đỉnh hơi lõm xuống hoặc có các nếp niêm mạc phù nề phì đại trên có trợt nông.
+ Viêm dạ dày teo: nhìn thấy các nếp niêm mạc mỏng và các mạch máu khi bơm hơi căng. Có thể nhìn thấy hình ảnh dị sản ruột (DSR) dưới dạng những đốm trắng.
+ Viêm dạ dày xuất huyết: Có những đốm xuất huyết hoặc những đám bầm tím do chảy máu trong niêm mạc, hoặc có thể chảy máu vào lòng dạ dày.
+ Viêm dạ dày phì đại: niêm mạc mất tính nhẵn bóng và các nếp niêm mạc nổi to, không xẹp khi bơm căng hơi (nếp niêm mạc dày > 5mm) trên có các đốm giả mạc bám.
+ Viêm dạ dày trào ngược dịch mật: niêm mạc phù nề xung huyết, các nếp niêm mạc phù nề phì đại và có dịch mật trong dạ dày.
Phân loại Viêm dạ dày dựa trên mô bệnh học
Có 02 loại chính
+ Viêm mạn nông: hình ảnh thâm nhiễm nhiều các bào tương đơn nhân và bạch cầu mono chủ yếu ở phần ba trên vùng khe của niêm mạc dạ dày, các tuyến dạ dày phía dưới bình thường.
+ Viêm mạn tính teo: Là thương tổn có sự phối hợp biểu mô tuyến và các tuyến.Tế bào viêm xâm nhập toàn bộ chiều dày niêm mạc làm giảm thể tích và số lượng các tuyến.
Trong mức độ viêm teo: Dựa vào mức độ giảm của các tuyến mà chia các loại viêm teo nhẹ, vừa, nặng.
> Viêm teo nhẹ: Có tổn thương tế bào tuyến, giảm thể tích nhưng ít.
> Viêm teo vừa: Hình ảnh trung gian giữa viêm teo nhẹ và viêm teo nặng. Niêm mạc trở nên mỏng hơn do teo tuyến, do giảm số lượng tuyến, khoảng cách giữa các tuyến trở nên xa nhau, có dị sản ruột xuất hiện.
> Viêm teo nặng: số lượng tuyến giảm nhiều hoặc mất hẳn, các tuyến còn lại phân bố theo nhóm, có nơi tế bào tuyến kém biệt hóa, chiều dày niêm mạc giảm rõ. Dị sản ruột thường gặp và lan rộng.
Trong mức độ viêm mạn: xác định mức độ viêm mạn dựa vào sự xâm nhập tế bào đơn nhân( lympho, tương bào, mô bào)
+ Viêm mạn tính nhẹ: Số lượng bạch cầu đơn nhân không nhiều lắm rải rác trong mô đệm.
+Viêm mạn tính vừa: Số lượng bạch cầu đơn nhân tương đối nhiều phân bố rộng, quan sát thấy ở trên các vi trường
+ Viêm mạn tính nặng: rất nhiều lympho, mô bào, tương bào, phân bố đều hoặc tập trung thành đám trong mô đệm.
Mức độ viêm hoạt động: Xác định mức độ viêm hoạt động dựa vào sự có mặt với các mức độ khác nhau của bạch cầu đa nhân trung tính (BCĐNTT) trong mô đệm, trong các khe và trong lớp biểu mô phủ bề mặt, biểu mô tuyến.
+ Hoạt động nhẹ : Khi BCĐNTT chỉ rải rác ở 1/3 trên của khe và biểu mô phủ.
+ Hoạt động vừa : Khi BCĐNTT không nhiều phân bố ở mô đệm, các khe, có ở 1/3 đến 2/3 độ sâu của khe.
+ Hoạt động nặng : Khi BCĐNTT nhiều, phân bố ở trong mô đệm trong các khe, xâm nhập vào giữa các tế bào biểu mô hoặc tập trung thành các đám các ổ thâm nhiễm>2/3 độ sâu của khe.
+ Không hoạt động : khi không có xâm nhập BCĐNTT.
Dị sản ruột (DSR): là sự biến đổi một phần hay toàn bộ cấu trúc của biểu mô niêm mạc dạ dày sang biểu mô niêm mạc ruột.
+ DSR typ I (DSR hoàn toàn): Niêm mạc dạ dày biến đổi hoàn toàn sang niêm mạc ruột với các tế bào hấp thu có riềm bàn chải và các tế bào hình đài tiêt sialomucin, các khe tuyến tương đối thẳng cấu trúc đều.
+ DSR typ II (DSR không hoàn toàn): Niêm mạc vùng DSR vẫn còn giữ một phần tính chất của niêm mạc dạ dày gồm các tế hình đài tiết sialomucin và các tế bào hình trụ (tế bào trung gian) tiết mucin trung tính và mucin acid, có ít hoặc không có tế bào hấp thu. Cấu trúc của tuyến bị biến đổi với mức độ khác nhau.
+ DSR typ III: gần giống DSR typ II nhưng sulfomucin nhiều hơn, có tế bào trung gian tiết sulfomucin và các tế bào hình đài tiết sialomucin hoặc sulfomucin.
Cả 3 typ DSR này đều có thể phối hợp trên cùng một bệnh nhân.
Cách Điều trị viêm dạ dày vi khuẩn hp dương tính
Phương thức điều trị hiện nay dựa trên quan niệm cơ chế bệnh sinh của bệnh là sự mất cân bằng giữa các yếu tố bảo vệ niêm mạc và các yếu tố tấn công (axit và pepsin) với nguyên nhân sinh bệnh là nhiễm HP. Do vậy điều trị viêm loét dạ dày có nhiễm HP là sự kết hợp các tiêu chí sau:
– Làm giảm tiết acid HCL và pepsin (giảm yếu tố tấn công)
– Dùng các thuốc có tác dụng bảo vệ niêm mạc (tăng cường yếu tố bảo vệ)
– Dùng thuốc tiệt trừ HP (điều trị nguyên nhân).
Nguyên tắc của thuốc điều trị HP là một vi khuẩn khó bị tiêu diệt vì nó nằm ở lớp màng nhày bao phủ niêm mạc dạ dày là nơi thuốc không khuyếch tán tới được hoặc khuyếch tán tới ít với nồng độ thấp không đủ diệt khuẩn hp.
Vi khuẩn HP là một loại vi khuẩn phát triển chậm, đòi hỏi phải phối hợp thuốc và dùng kéo dài.
Muốn đạt được hiệu quả cao cần sử dụng thuốc có khả năng ức chế toan mạnh thông qua cơ chế thể dịch và thời gian bán hủy chậm để chuyển HP từ dạng xoắn khuẩn hoạt động sang dạng cầu khuẩn ngừng hoạt động (thường dùng nhóm thuốc ức chế bơm proton PPI)
Đối với kháng sinh phải chịu được môi trường axit, có tác dụng cộng hưởng tăng hiệu lực, lưu kháng sinh ở dạ dày càng lâu càng tốt và khả năng kháng thuốc với vi trùng ít nhất
Cách điều trị viêm dạ dày mạn tính tại nhà
- Bạn đang viêm dạ dày trong thời gian dài?
- Bạn đang điều trị vi khuẩn hp nhiều phác đồ không hết?
- Bạn mệt mỏi khó chịu
- Bạn chán ăn, ăn uống kém
- Bạn luôn cảm thấy đầy bụng, khó tiêu đặc biệt khi ăn hải sản
Trà dây Bstar Thảo Dược Không Thể Thiếu Cho bệnh Nhân Viêm Dạ Dày Mạn Tính Đặc Biệt Nhiễm Khuẩn HP
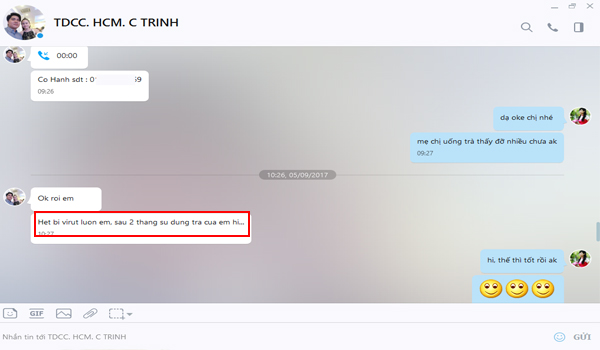
Chị Trinh Ở HCM, Mẹ Xét Nghiệm Âm tính HP sau khi sử dụng
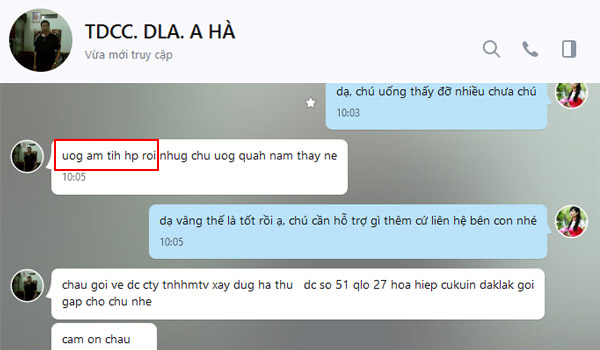
Anh Hà Daklak, Xét nghiệm âm tính hp, vẫn mua trà uống quanh năm
Em Trai ở Hà Nội, Chị Bị Dạ Dày HP Tính, sau khi uống trà đã hết này mua cho bạn của chị
Ông Năm Bình Định, Tôi đau dạ dày đã 20 năm kể từ ngày uống trà này tôi không còn đau nữa, giờ ăn ngon ngủ ngon hẳn.
Tôi đã có quyết định đúng đắn khi mua trà này cho Ông Ngoại uống. Nếu ai bị đau dạ dày 30 năm và bị bệnh trĩ bám đuổi 20 năm như ngoại tôi, sẽ cảm được niềm hạnh phúc này. Chị Vân Mua Trà Cho Ông Ngoại Chia Sẻ SDT: 0902 531 264
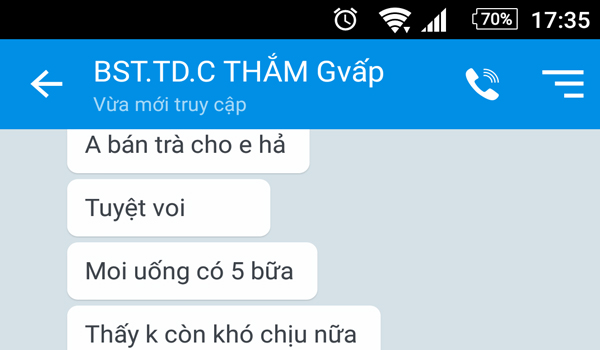
Chị Thắm Ở TP. HCM. Uống mới 5 bữa bụng không còn khó chịu nữa
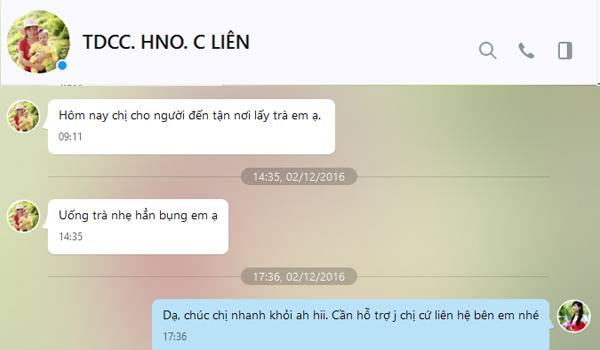
Chị Liên Ở Hà Nội, Uống 1kg nhẹ bụng hẳn
Anh Trung – Bắc Giang, Dùng tốt lắm, uống trà đỡ hẳn, ăn được nhiều cơm hơn
Chị Thảo Đồng Nai, Uống hết Đau rồi chẳng cần đi khám lại
Giá: 820.000 VNĐ/Hộp (4 gói x 250g)
Trong trà dây bstar chứa nhiều thành phần Flavonoid và tannin là chất kháng viêm diệt khuẩn cực mạnh hiện nay giúp nhiều bệnh nhân dạ dày thoát khỏi. Có thể uống kèm với thuốc kháng sinh giúp giảm nhanh tác dụng phụ do kháng sinh gây ra.
+ Cơn đau đớn
+ Sự mệt mỏi uể oải
+ Cảm giác buồn nôn, đầy bụng, khó chịu..
+ Đặc biệt, thoát khỏi vi khuẩn hp dương tính không tác dụng phụ.